Гнійно-запальні хвороби кісткової системи трапляються відносно нечасто, проте серед них є патології, які можуть розвинутися після звичайних травм. Посттравматичний остеомієліт — це ураження кістки, що з’являється внаслідок впливу травмуючого фактора на кісткову тканину. Клінічно таке захворювання проявляється болем, підвищенням температури та іншими симптомами запалення. Для діагностики виконують зовнішній огляд травмованої ділянки та прицільні рентгенівські дослідження. З урахуванням перебігу посттравматичного остеомієліту пацієнту призначають комплексне лікування, яке включає антибактеріальні препарати, симптоматичну терапію та при потребі хірургічні втручання.
Причини виникнення
Посттравматичний остеомієліт (МКХ-10: М86) — це запалення в кістці, що розвивається після відкритих переломів, вогнепальних поранень або хірургічних операцій.
На замітку!
Це ураження супроводжується залученням в патологічний процес кісткової тканини, кісткового мозку, окістя і прилеглих м’яких тканин із формуванням гнійних секвестрів і нориць.
Лікарі називають такі можливі причини розвитку:
- Відкриті переломи, найчастіше нижніх кінцівок, з інфікуванням рани бактеріальною флорою. Також хвороба може розвинутися при недостатній хірургічній обробці рани після відкритого перелому.
- Хірургічні втручання з порушенням правил асептики й антисептики, що призводить до занесення інфекції в операційну зону. Такі операції можуть виконуватися на кістках, суглобах та м’яких тканинах кінцівок.
- Вогнепальні поранення часто викликають інфікування кістки через занесення мікроорганізмів по кулевому каналу.
Незалежно від етіології, за сучасною класифікацією посттравматичний остеомієліт може протікати як у гострій, так і в хронічній формі.
Клінічні прояви
Гострий тип посттравматичного ураження кісток трапляється вкрай рідко і зазвичай виникає одночасно з травмою — це класичний травматичний остеомієліт.
Важливо!
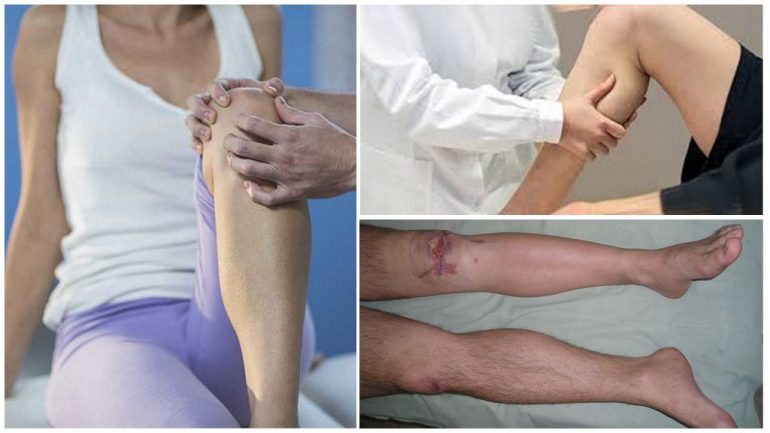
Гостра форма проявляється інтенсивним болем у зоні кістки, лихоманкою до 38,5–39 °C, набряком м’яких тканин у місці пошкодження. Можливе утворення абсцесів і флегмон з вираженим гнійним розплавленням тканин.
Частіше зустрічається хронічний посттравматичний остеомієліт із розвитком гнійно-запального процесу всередині кістки та навколо неї. Для захворювання типові такі ознаки:
- шкіра над ураженою ділянкою гіперемована і набрякла через розширення судин при запаленні, при пальпації відзначається болючість;
- пацієнти відчувають хронічний, неяскраво виражений біль у зоні пошкодженої кістки;
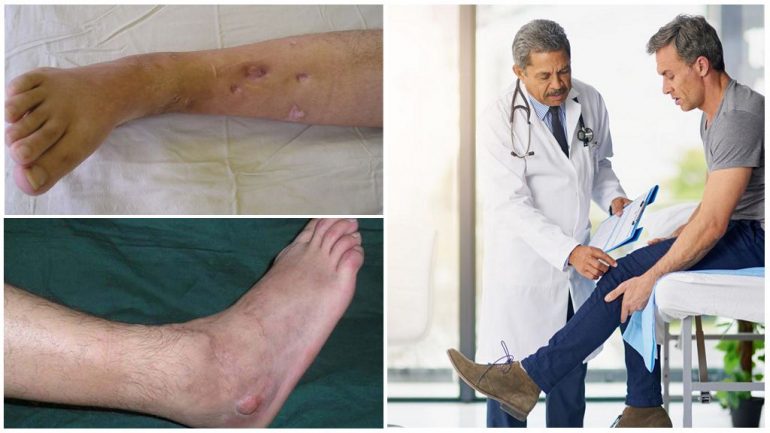
- при вогнепальному або післяопераційному процесі часто утворюються свищі, які сполучають кістковомозкову порожнину зі шкірою, через які виходять гній та запальна рідина;
- спостерігається інтоксикаційний синдром: підвищення температури до 38–38,5 °C, загальна слабкість, головні та м’язові болі.
При появі будь-яких із перерахованих симптомів слід негайно звернутися до медичного закладу для проведення діагностики та початку лікування.
Діагностичні заходи
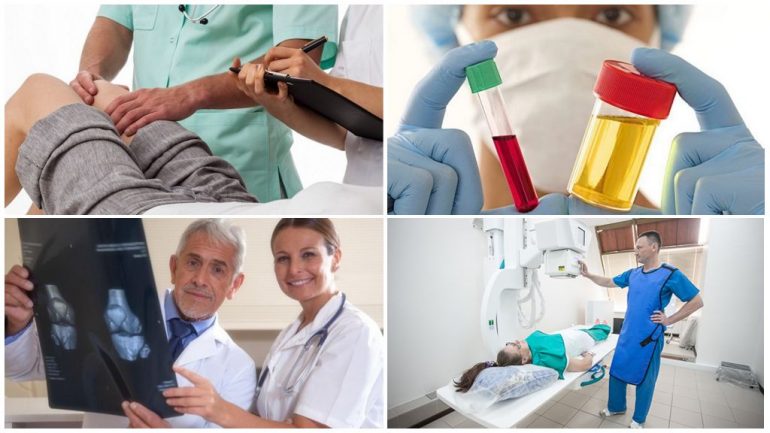
Правильна діагностика дає змогу призначити адекватну терапію. Пацієнти проходять комплексне обстеження:
- Лікар ретельно збирає скарги та анамнез, уточнюючи недавні травми, операції та особливості професійної діяльності.
- Здійснюється зовнішній огляд, який допомагає виявити місцеві зміни шкіри в зоні гнійно-запальної реакції.
- В загальному аналізі крові виявляють лейкоцитоз, підвищену ШОЕ, зростання С-реактивного білка та фібриногену, що вказує на запалення в організмі.
- Рентгенологічне обстеження дозволяє виявити ознаки хвороби через 3–4 тижні після її розвитку: на знімках видно секвестри, вогнища руйнування кістки, остеопороз і «изъеденність» уламків.
Важливо!
Діагностику остеомієліту мають виконувати тільки спеціалізовані фахівці. Необхідно диференціювати його від інших форм, наприклад гематогенного остеомієліту, при якому кістки уражаються вторинно на тлі гнійно-запального вогнища в внутрішніх органах — це вимагає іншого підходу до лікування.
Ефективне лікування
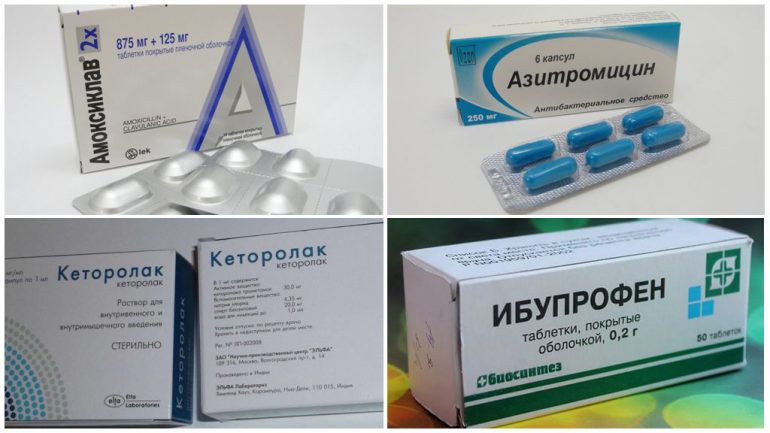
Лікування посттравматичного остеомієліту має бути спрямоване на повне усунення гнійно-запального осередку в кістці. Як правило, це вимагає хірургічного розкриття вогнища інфекції з подальшим дренуванням. Якщо у пацієнта встановлені металоконструкції для остеосинтезу, питання про їх видалення вирішується індивідуально. При остеопорозі і нагноєнні ділянок кістки поблизу спиць, пластин чи інших металевих елементів їх слід видалити, аби зменшити пошкодження кісткової тканини. Під час операції в кістку часто вводять антибактеріальні розчини.
Антибіотики призначають перорально та внутрішньовенно. Часто застосовують препарати широкого спектра дії — цефалоспорини, азитроміцин, Амоксиклав тощо. Також використовують знеболювальні й протизапальні засоби, наприклад ібупрофен, кеторолак та інші для купірування болю й зменшення ознак інтоксикації.
На замітку!
У лікуванні важливо забезпечити активне дренування для видалення гнійного детриту і промивання осередку в кісті антисептиками та антибіотиками. Широко застосовують фізіотерапевтичні методи: УВЧ-терапію, магнітотерапію тощо.
Посттравматичний остеомієліт кісток при пізньому початку лікування або його неефективності може призвести до серйозних ускладнень (деформації кінцівки, утворення помилкового суглоба, інвалідизації). Тому будь-які тривожні симптоми повинні стати приводом для звернення по медичну допомогу. При ранньому виявленні та поєднанні медикаментозної терапії з хірургічним втручанням можна досягти повного одужання.