Хондромаляція надколінка та колінного суглоба — це місцеве ушкодження хрящового шару кісток. Захворювання розвивається внаслідок травм або хвороб і частіше зачіпає один відділ колінного суглоба.
Механізм розвитку
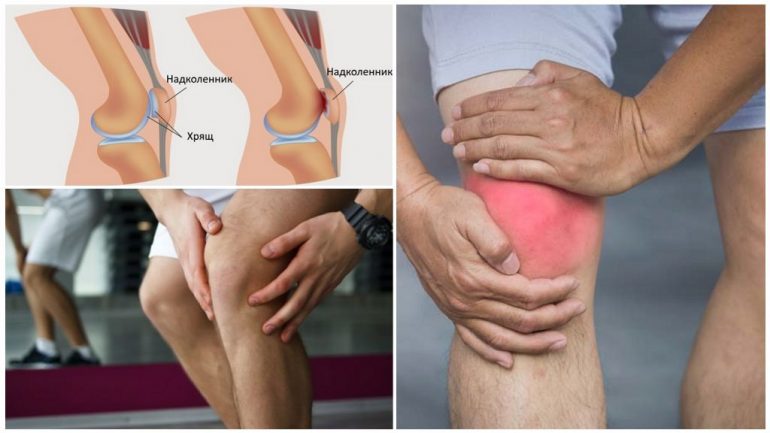
Дослівно назва патології означає, що при хондромаляції колінного суглоба хрящова тканина в коліні розм’якшується.
На дистальному кінці стегнової кістки розташовані два виростки — латеральний і медіальний. Вони з’єднуються з великогомілковою кісткою та надколінком, утворюючи колінний суглоб.
Внутрішня поверхня надколінка за нормальних умов покрита хрящем завтовшки не менше 1 см. Це забезпечує плавність рухів і захищає кісткові поверхні від пошкоджень.
Коли руйнується хрящовий прошарок, страждає з’єднання всіх трьох кісток суглоба. Тому хондромаляція надколінка і колінного суглоба часто супроводжується ураженням медіального виростка стегна. В результаті виникають запальні та деструктивні зміни в тканинах. Згодом брак адекватної амортизації під час ходьби спричинює біль і порушення функції суглоба.
Класифікація та стадії
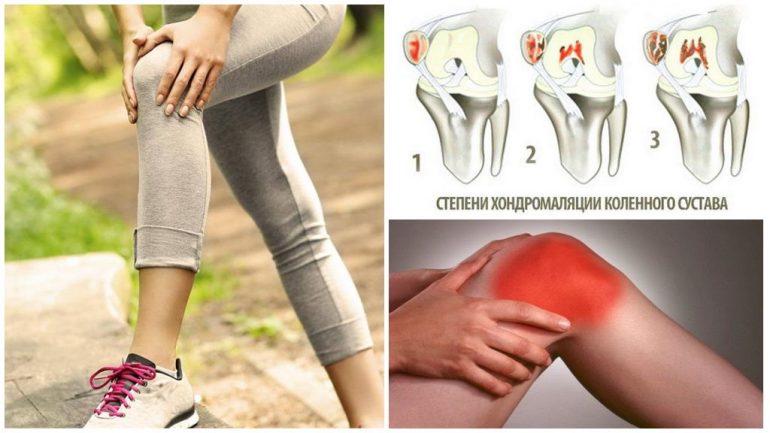
Хондромаляція надколінка віднесена до розділу уражень суглобів і кодується за МКХ-10 як М22. Існує кілька систем оцінки тяжкості; найпоширенішою в медицині є класифікація ушкоджень хряща коліна за Outerbridge, розроблена в 1961 році.
| Стадія | Опис |
|---|---|
| Перша | Вогнищеві ушкодження зосереджені в одній ділянці. |
| Друга | Невеликі дефекти розповсюджені по більшій частині хряща, присутні відкриті ділянки. |
| Третя | Товщина хряща зменшується, з’являються ерозії та оголяється значна частина кістки. В області коліна можуть утворюватися відокремлені фрагменти розм’якшеного міжсуглобового шару. |
| Четверта | Відсутній хрящовий покрив і виникають перші ознаки руйнування та некрозу кісткових структур коліна. |
Без лікування хвороба прогресує і неминуче переходить від легких змін хряща до більш важких стадій.
Причини
Хондромаляція суглобового хряща частіше розвивається у людей, які інтенсивно займаються спортом. Хвороба також пов’язана з тяжкою фізичною працею і підйомом ваг — тривале навантаження на хрящ сприяє його руйнуванню.
У зоні ризику перебувають люди похилого віку, пацієнти з ожирінням, вагітні жінки та прихильниці високих підборів. Проте основні причини пов’язані із захворюваннями й травмами нижніх кінцівок. До них належать:
- вивихи;
- переломи;
- розтягнення зв’язок;
- спадкова слабкість зв’язкового апарату;
- вроджені викривлення кісток і суглобів.
На замітку!
У дітей хондромаляція може виникати як наслідок перенесеного в минулому рахіту.
Види і форми
За локалізацією виділяють три типи патології. Ізольована хондромаляція зачіпає лише область надколінка. Є також форми з ураженням зовнішньої або внутрішньої поверхні хряща стегново-великогомілкового суглоба та латерального виростка.
За перебігом патологія буває гострою — після травм коліна, або хронічною — як наслідок захворювань.
Зовнішні ознаки і симптоми
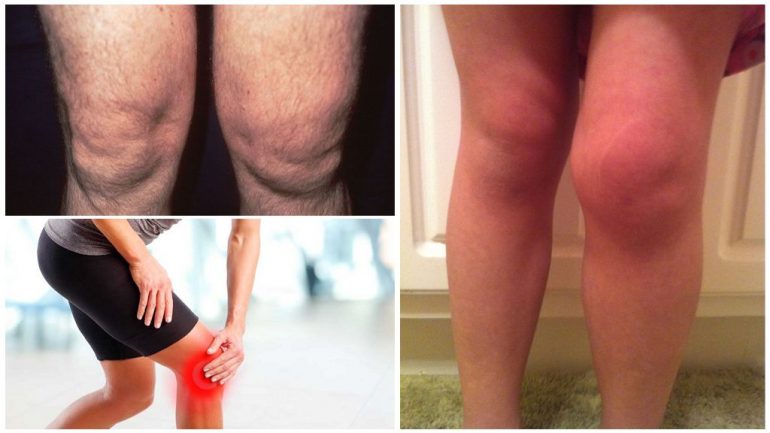
Клінічна картина залежить від стадії хондромаляції надколінка. Пацієнти найчастіше скаржаться на біль. Інтенсивність симптомів зростає з прогресуванням деструкції тканин. Біль зазвичай ниючий і посилюється після навантаження; багато хто відчуває погіршення при зміні погоди. Локалізація болю часто нечітка і розлита.
На замітку!
Загальним симптомом розм’якшення хряща є крепітація при згинанні коліна. Іноді спостерігаються набряклість суглобів і обмеження амплітуди рухів.
Часто пацієнти відчувають відчуття зісковзування або нестабільності в суглобі.
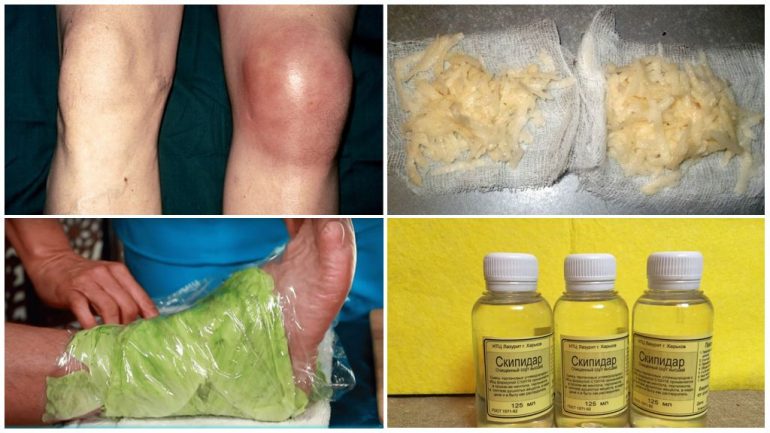
На фото уражені ноги помітні переважно на пізніх стадіях. У цей період захворювання може ускладнюватися синовітом і накопиченням патологічної рідини в суглобовій сумці, що призводить до помітного збільшення суглоба в об’ємі.
Діагностика
Важливу роль у виявленні хондромаляції коліна відіграють огляд і пальпація. При натисканні на уражену ділянку виникає біль. Під час спроби зігнути кінцівку може відчуватися опір.
Рентгенографія має обмежену інформативність: на перших двох стадіях зміни зазвичай не видно на знімках. При 3-й і 4-й стадіях можна виявити ознаки субхондрального склерозу.
Важливо!
Для уточнення діагнозу та оцінки тяжкості процесу використовують магнітно-резонансну томографію (МРТ) і артроскопію. Ці методи дозволяють визначити глибину руйнування і структуру колінного хряща.
Захворювання необхідно диференціювати від остеохондропатій. Хоч вони також пов’язані з деструктивними змінами в хрящах і тканинах, їх етіологія не пов’язана з механічними ушкодженнями. Остеохондропатії виникають через молекулярні або генетичні причини і можуть призводити до некрозу тканин у зоні суглоба.
Консервативна терапія
Повністю вилікувати хондромаляцію надколінка без операції можна лише на ранніх стадіях. У запущених випадках необхідне хірургічне лікування. Якщо до процесу додається синовіт, обійтися без операції часто не вдається навіть на початкових ступенях.
Метою терапії є відновлення функцій колінного суглоба та полегшення больового синдрому. При консервативному лікуванні застосовують таку схему:
- Іммобілізація кінцівки за допомогою ортопедичних пристроїв і гіпсових пов’язок — ортези, шини, бандажі; рекомендовано також обмежити навантаження на суглоб.
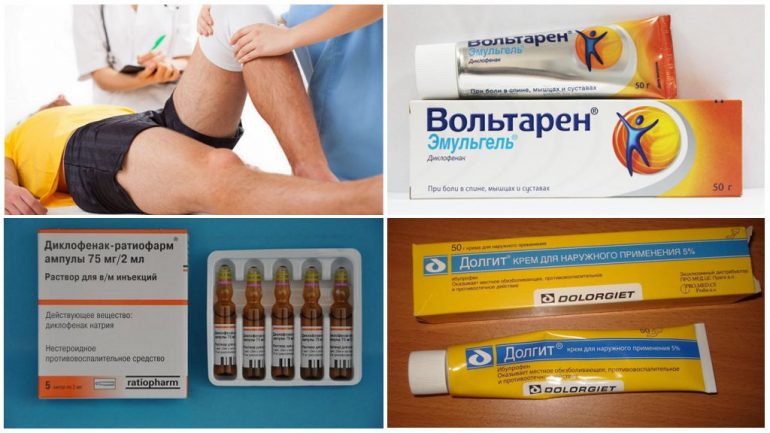
- Призначення нестероїдних протизапальних препаратів. При 1-й і 2-й стадіях хондромаляції ефективні засоби на основі диклофенаку, приймання в дозі 100–150 мг на добу. При болю паралельно використовують місцеві мазі та креми (Вольтарен, Долгит).
- Застосування хондропротекторів. Ліки з хондроїтином та глюкозаміном сприяють регенерації хряща, покращують кровопостачання та трофіку коліна. Це уповільнює прогресування хвороби і може відтермінувати операцію.
- Ін’єкції гіалуронової кислоти (Ферматрон, Остеоніл). Вводять у порожнину суглоба за схемою від одного разу на місяць до одного разу на тиждень.
Після купірування гострого запалення рекомендують фізіотерапію. Найбільш ефективними вважаються:
- магнітотерапія;
- озокерит;
- фонофорез;
- УВЧ-терапія.
Лікування хондромаляції надколінка 2-го ступеня можна доповнювати заняттями в басейні і ЛФК. Вправи виконуються в щадному режимі з мінімальним навантаженням на коліна.
Важливо!
Глибокі присідання при хондромаляції протипоказані. Їх слід замінити напівприсіданнями до кута приблизно 90 градусів.
Якщо патологія ускладнюється запаленням, до схеми додають гормональні препарати, вітаміни, анальгетики та антибактеріальні засоби. Ефективність консервативної терапії залежить не лише від стадії, але й від регулярності виконання призначень.
Народна медицина
Народні рецепти можна використовувати при хондромаляції колінного суглоба 1-го ступеня, але їх треба поєднувати з медикаментозним лікуванням, призначеним лікарем.
Важливо!
Народні методи не відновлюють зруйновані тканини. Їх вплив обмежується зняттям болю та зменшенням набряку після травм.
Серед популярних засобів:
- мазі на основі скипидару, жовчі або акулиного жиру;
- холодні компреси на коліна;
- примочки з капустяним соком, тертою картоплею та трав’яними настоянками;
- сухе прогрівання сіллю.
Для поліпшення загального стану суглобів застосовують лікувальні напівванни з хвоєю і березовим листям.
Важливо!
Перед проведенням теплових процедур необхідно проконсультуватися з лікарем і впевнитись у відсутності гнійного процесу в суглобі.
Операція
Хірургічне втручання показане при неефективності медикаментозного лікування. При 3-й ступені зазвичай виконують артроскопію з діагностичною та лікувальною метою. Порожнину суглоба промивають антисептиками, видаляють уражені ділянки хряща, відновлюють анатомічне положення кісток, промивають вогнище великою кількістю фізіологічного розчину і накладають фіксуючу пов’язку.
На 4-й стадії під час операції додатково свердлять отвори в кісткових поверхнях. Це покращує мікроциркуляцію та зменшує тиск на уражені ділянки.
У важких випадках лікування хондромаляції колін проводять методом аутопластики — заміною зруйнованого хряща на власні хрящові тканини, взяті з здорових ділянок стегнової кістки.
Операцію виконують традиційним або артроскопічним методом. При пересадці 1–2 фрагментів іммобілізація, як правило, не потрібна. Якщо трансплантовано 3 і більше ділянок хряща, на коліно накладають гіпсову лангету.
Після оперативного лікування в перші тижні рекомендують користуватися милицями. Обмежене навантаження дозволяють приблизно через 1,5 місяця. Ходити без опори та ортезів можна лише через 2 місяці.
Ускладнення і прогноз
За відсутності лікування захворювання може призвести до некротичних уражень кісткових поверхонь і хондроматозу (розростань синовіальної оболонки). Запалення поширюється на прилеглі тканини, біль посилюється, приєднуються синовіт і бурсит.
У підсумку хондромаляція може спричинити інвалідність і обмеження рухливості нижніх кінцівок. При діагностиці на ранніх стадіях прогноз сприятливий.
Реабілітація, профілактика і спорт
Після операції очікує тривалий відновлювальний період. Реабілітація спрямована на повне або часткове відновлення втрачених функцій і включає сеанси масажу, лікувальну гімнастику та дозовану ходьбу.
На 1-й стадії лікувальну фізкультуру застосовують як частину консервативного лікування. Після консультації з лікарем дозволено займатися спортом, але без підйому ваг і навантажень на коліна. Стрибки в довжину чи висоту, бодібілдинг та важка атлетика слід виключити, оскільки вони можуть спричинити прогресування хвороби.
Профілактика полягає у зменшенні травматизму та веденні здорового способу життя. Пацієнтам із зайвою вагою рекомендують знизити калорійність раціону, жінкам із групи ризику — відмовитися від високих підборів.