Колінний суглоб — один із найбільших у тілі людини, що виконує численні функції й істотно впливає на рухову здатність. Через великі навантаження на коліно захворювання його суглобів виявляють частіше, ніж інші судинні патології ніг.
Які бувають хвороби колінного суглоба
За патогенетичними особливостями розрізняють такі захворювання колінного суглоба:
- запальні ураження колінного суглоба (артрит, бурсит, тендиніт, синовіт, хвороба Гофа, кіста Беккера);
- дегенеративно-дистрофічні хвороби (артроз, менископатія, хвороба Осгуда-Шлаттера).
Запальні захворювання колінного суглоба
Артрит
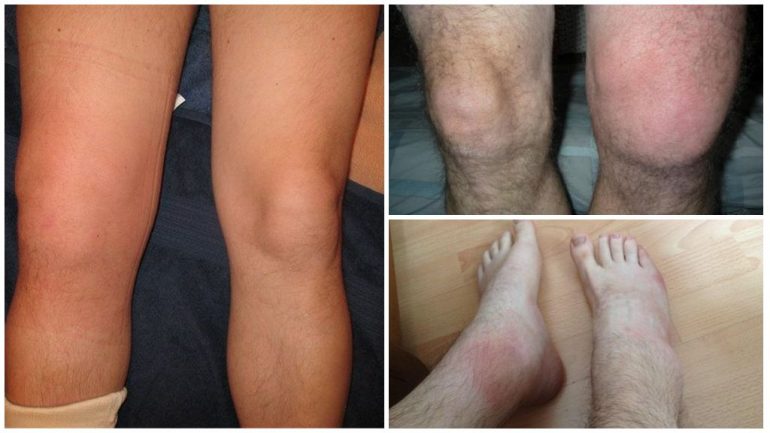
Найчастіша запальна патологія коліна — артрит. У МКХ-10 його класифікують за етіологією та локалізацією, присвоюючи різні коди — М00–М03 або М05–М14. Причини розвитку артриту різні: аутоімунні процеси, травми або інфекційні чинники.
Незалежно від механізму виникнення артриту в клініці часто спостерігаються загальні ознаки:
- болі, що посилюються під час руху;
- набряклість і припухлість коліна;
- почервоніння шкіри над ураженою ділянкою;
- підвищення температури шкіри над коліном;
- обмеження амплітуди рухів у суглобі.
Прояви запального ураження коліна різняться за інтенсивністю залежно від причини. Після травми біль, набряк і зниження рухливості виникають у перші години, а при автоімунному запаленні процес зазвичай хронічний — симптоми спочатку помірні й поступово наростають.
На замітку!
Діагностика запалення коліна базується на результатах загальноклінічних досліджень і рентгенівському обстеженні. За потреби роблять пункцію суглоба, біопсію синовіальної оболонки або МРТ. Вираженість змін на рентгенограмі відповідає стадії захворювання: чим більше ураження, тим вища стадія.
При своєчасному початку лікування прогноз зазвичай сприятливий, можна досягти тривалої ремісії. Терапія включає протизапальні засоби та заходи, спрямовані на усунення етіологічного чинника і механізмів хвороби (при інфекції — антибіотики, при імунному процесі — імуносупресори).
Окрім фармакотерапії, у реабілітацію входять фізіотерапія, лікувальна фізкультура і масаж.
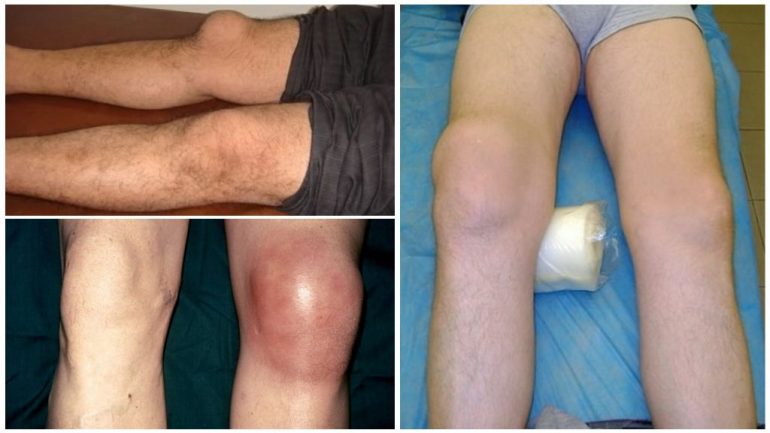
Бурсит, тендиніт, синовіт
Бурсит, тендиніт і синовіт — різні захворювання з подібними клінічними проявами, які можуть виникати окремо або одночасно. Часто вони супроводжують більш серйозні захворювання, наприклад ревматоїдний артрит або артроз.
- Бурсит — запалення синовіальної сумки коліна; в ускладнених випадках може набувати гнійного характеру. За МКХ-10 кодується як М70.4 або М70.5 залежно від локалізації, а ускладнені форми — М71.
- Тендиніт — запалення сухожиль м’язів, що прикріплюються в зоні суглоба; код МКХ-10 — М76.5.
- Синовіт — запалення синовіальної оболонки з накопиченням рідини в суглобовій порожнині. Випіт може бути серозним (транссудат) або гнійним, іноді містить кров або лімфу (ексудат). Синовіти кодуються М65.
Причинами бурситів, синовітів і тендинітів можуть бути:
- інфекційні захворювання;
- аутоімунні процеси;
- травми;
- розтягнення сухожиль або зв’язок;
- надмірні фізичні навантаження;
- алергічні стани;
- ендокринні порушення;
- метаболічні розлади з відкладенням солей.
На замітку!
У клініці переважає біль, набряк навколосуглобових тканин, болючість при пальпації, гіперемія шкіри й скутість рухів. При приєднанні гнійного процесу місцеві ознаки загострюються, з’являються симптоми загальної інтоксикації — головний біль, підвищення температури, слабкість.
Діагностика спирається на скарги, огляд і анамнез. Важливим дослідженням є пункція суглоба з подальшим бакпосівом пунктату, а також рентген, МРТ або УЗД коліна.
Лікування включає:
- обмеження рухів у суглобі, при потребі — іммобілізацію кінцівки;
- медикаментозну терапію;
- хірургічні заходи — пункція з видаленням гнійного вмісту і встановленням дренажу, артроскопічні втручання при розривах сухожиль;
- фізіотерапевтичні процедури.
На замітку!
Рухливість коліна обмежують за допомогою спеціальних ортезів, тугої пов’язки або гіпсової лонгети.
Медикаментозна терапія часто включає протизапальні засоби (НПЗП або глюкокортикостероїди) місцево або системно, а також етіотропні препарати (антибіотики при інфекції).
До фізіотерапевтичних методів відносять УВЧ, магнітотерапію, парафінові аплікації, електрофорез.
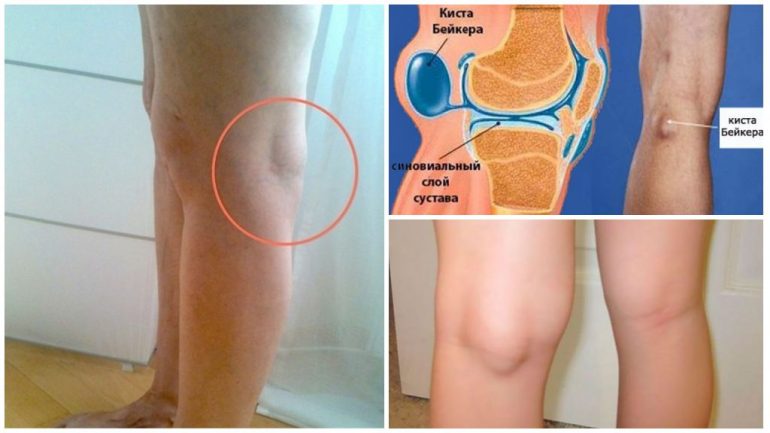
Кіста Беккера
Кіста Беккера — різновид бурситу в підколінній ямці. За МКХ-10 має код М71.2; при розриві кодифікується як М66.0.
Кіста — це випинання з рідинним вмістом, що утворюється при витіканні синовіальної рідини, зазвичай у підколінній ділянці. Вона формуються на фоні вже наявних патологій колінного суглоба; сприяючі фактори — травми, підвищені навантаження та інфекції.
Прояви залежать від розміру кісти. Невеликі утворення часто безсимптомні й виявляються випадково під час обстеження основного захворювання. Великі кісти добре помітні і викликають:
- набряк підколінної зони;
- болі в ділянці коліна;
- локальне підвищення температури;
- обмеження рухливості суглоба;
- зниження чутливості гомілки та стопи через тиск на нерви.
Зі зростанням кісти симптоми посилюються і можливі ускладнення — розрив кісти, варикозне розширення вен нижньої кінцівки або тромбофлебіт.
Великі кісти легко виявляються при огляді, для підтвердження діагнозу проводять УЗД коліна.
На замітку!
Маленькі безболісні кісти спостерігають. Якщо необхідно — виконують пункцію. При повторному наповненні після аспірації показане хірургічне видалення кісти разом з її капсулою.
Хвороба Гоффа
Хвороба Гоффа — запалення жирової клітковини колінного суглоба, відноситься до специфічних уражень суглоба (МКХ-10 код М24). Запалення може розвиватися після травми або під впливом гормональних факторів і має гострий або хронічний перебіг з подальшим фіброзним переродженням.
Типові ознаки захворювання:
- припухлість у нижній частині суглоба;
- болісні відчуття в області коліна;
- обмеження розгинання коліна;
- по обидва боки надколінка пальпуються псевдофлюктуючі утворення з крепітацією;
- ослаблення чотириголового м’яза стегна.
Гострий період зазвичай має характерну клінічну картину і діагностується відносно просто. При хронічному перебігу потрібні додаткові дослідження — УЗД або МРТ коліна. Рентген застосовують як допоміжний метод для виявлення неспецифічних ознак.
На початкових етапах у гострій фазі лікування базується на протизапальній терапії, бажано з використанням пролонгованих препаратів, і фізіотерапії. Якщо консервативні методи не дають результату або розвивається фіброз, можливе хірургічне видалення жирового тіла Гоффа.
Дегенеративно-дистрофічні захворювання
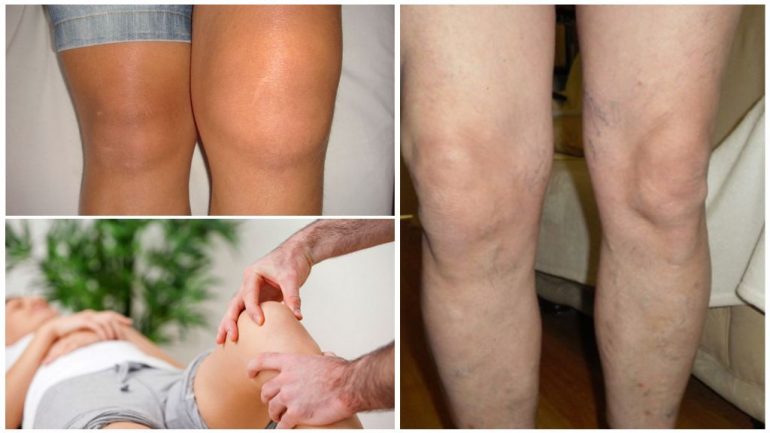
Артроз
Найбільш розповсюджена дегенеративна хвороба хряща — артроз колінного суглоба. За МКХ-10 має код М17. Головні фактори ризику:
- травми та операції в ділянці коліна;
- надмірні фізичні навантаження на нижні кінцівки;
- надлишкова маса тіла;
- системні захворювання сполучної тканини;
- вроджені аномалії будови нижніх кінцівок;
- гормональні порушення;
- хвороби з порушенням обміну речовин.
Симптоми артрозу наростають поступово протягом тривалого часу. На початку вони можуть бути слабко виражені, але з часом посилюються, приводячи до стійкого порушення функції коліна, аж до значного обмеження рухів. Хвороба прогресує, тому виділяють стадії:
- Біль після навантаження, що минає після відпочинку; можливі хрускіт або клацання в суглобі.
- Біль відчутний після будь-якого навантаження і не зникає самостійно. Коліно набрякле, збільшене в об’ємі, шкіра над ним не змінена. З’являється ранкова скутість, кульгавість і обмеження рухів.
- Біль присутній навіть у стані спокою та слабо піддається медикаментозному контролю. Суглоб деформований, рухи значно обмежені; можливі вивихи або підвивихи.
Для точного встановлення діагнозу виконують комплекс досліджень: збір скарг, анамнез, лабораторні та інструментальні методи. Найважливішим інструментальним методом при артрозі є рентгенографія, за результатами якої визначають рентгенологічну стадію хвороби.
Лікування залежить від стадії і зазвичай включає:
- медикаментозну терапію — НПЗП або ГКС для полегшення болю й зменшення запалення, хондропротектори;
- фізіотерапію;
- лікувальну фізкультуру та гімнастику;
- масаж;
- при неефективності консервативного лікування — хірургічні втручання.
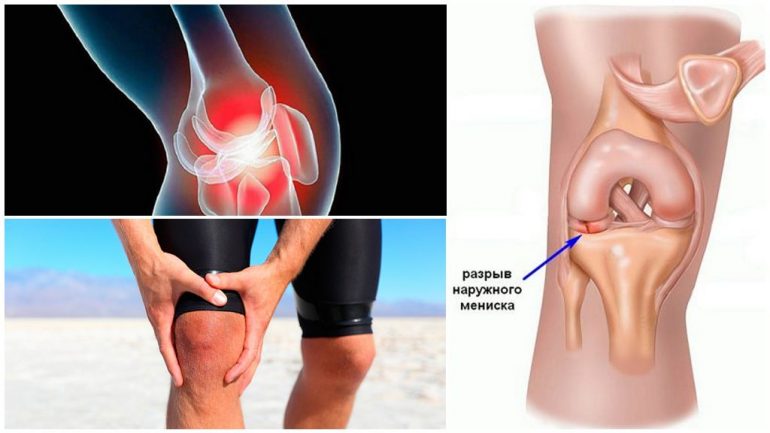
Менископатия
Менископатія — комплекс станів, пов’язаних з пошкодженням менісків колінного суглоба. Код МКХ-10 — М23.
Травми менісків виникають при надмірних навантаженнях, ушкодженнях коліна або на тлі гострих і хронічних захворювань опорно-рухового апарату. Хвороба може мати гострий або хронічний характер.
Ознаки ураження менісків:
- різкий біль у суглобі;
- хрускіт при згинанні чи розгинанні;
- обмеження рухливості;
- при значному скупченні рідини — збільшення суглоба в об’ємі і набряк тканин;
Діагностику пошкоджень менісків проводять за допомогою УЗД та артроскопії.
Лікування комплексне: обмеження навантаження на коліно (лонгета, милиці чи тростина), протизапальні препарати для зменшення болю й набряку, хондропротектори для відновлення структури хряща та менісків; у важких випадках — оперативне втручання.
На замітку!
При своєчасній і правильній терапії прогноз зазвичай хороший, але при недотриманні рекомендацій є ризик переходу процесу в деформуючий артроз колінного суглоба.
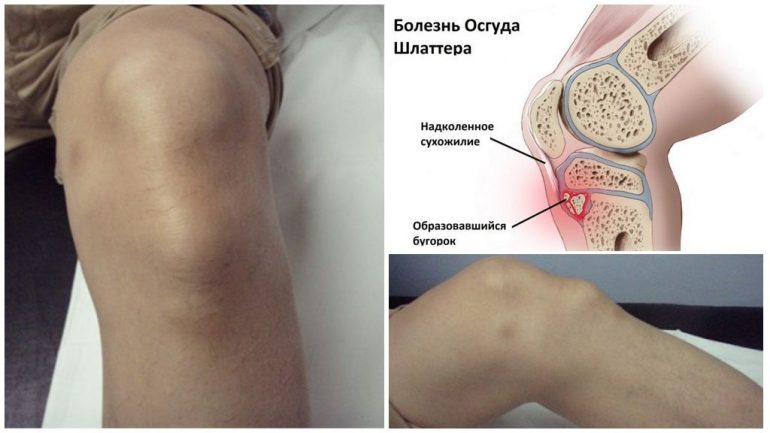
Хвороба Осгуда-Шлаттера
Хвороба Осгуда-Шлаттера (остеохондропатія горбистості великогомілкової кістки) — патологія, що характеризується некрозом ділянки горбистості великогомілкової кістки. У МКХ-10 відноситься до юнацьких остеохондрозів, код М92.5.
Захворювання зустрічається в дітей. Зазвичай пов’язане з травмою коліна, що порушує процеси кісткоутворення. У зоні ризику — діти, які активно займаються спортом.
Головний симптом — болюча припухлість під колінною чашечкою. На початку може бути набряк і біль при рухах.
Діагноз ставлять на підставі огляду дитини і рентгенівського обстеження. Пошкодження, як правило, одностороннє. За рентгенологічними даними пацієнтів розподіляють на групи, що визначає тактику фізіотерапевтичного лікування.
Важливо!
Терапію слід розпочинати негайно після встановлення діагнозу, щоб запобігти ускладненням. У лікуванні застосовують консервативні, фізіотерапевтичні та рідко хірургічні методи. Під час активної фази необхідно тимчасово припинити заняття спортом. Тривалість лікування може сягати 6 місяців.
Медикаментозне лікування передбачає застосування протизапальної терапії.
Фізіотерапевтичні процедури підбирають залежно від рентгенологічної групи:
- УВЧ і магнітотерапія.
- Електрофорез з 2% розчином лідокаїну, з нікотиновою кислотою або кальцієм хлоридом на область коліна, магнітотерапія.
- Електрофорез з гиалуронідазою, амінофіліном, магнітотерапія.
Оперативні заходи використовують вкрай рідко, оскільки зазвичай консервативна терапія дає добрі результати.