Викривлення стопи — серйозна ортопедична патологія, яка спричиняє не лише тривалий косметичний дефект, а й залежно від ступеня деформації може призвести до повної втрати функції нижньої кінцівки та інвалідизації. Зміни положення ступні або окремих її ділянок бувають у людей будь-якого віку. Тому ця тема є актуальною, адже розуміння видів патології та заходів профілактики допомагає уникнути тяжких ускладнень.
Класифікація деформацій стопи
Стопа — парний дистальний відділ нижньої кінцівки, що виконує дві головні функції: опорну та ресорну. Для забезпечення опори ступня має специфічну анатомічну будову, динамічні стабілізатори (м’язи) та статичні (зв’язковий апарат).
Ресорна функція пом’якшує навантаження під час ходьби або бігу. Склепінчаста будова гарантує амортизацію при пересуванні. На підошві розрізняють поперечне та поздовжнє склепіння. Завдяки злагодженій роботі м’язово-зв’язкового апарату при стоянні на рівній поверхні відбувається часткове розрівнювання склепінь.
Типи деформацій стопи залежать від взаємного розташування дистальних відділів нижньої кінцівки, їх орієнтації щодо горизонталі та гомілки. Розрізняють вроджені та набуті викривлення. За механізмом розвитку патологія може бути зумовлена вродженими аномаліями, ушкодженнями кісток, суглобів, сухожиль або м’яких тканин.
Згідно з морфологічним типом викривлення стоп розрізняють:
- плоскостопість (вроджена, спастична, ригідна);
- набуті вальгусні та варусні деформації;
- порожниста стопа;
- кінська стопа;
- клишоногість (конська, п’ятково-варусна або вальгусна);
- стопа в положенні приведення або відведення;
- комбіновані деформації;
- молоткоподібні пальці;
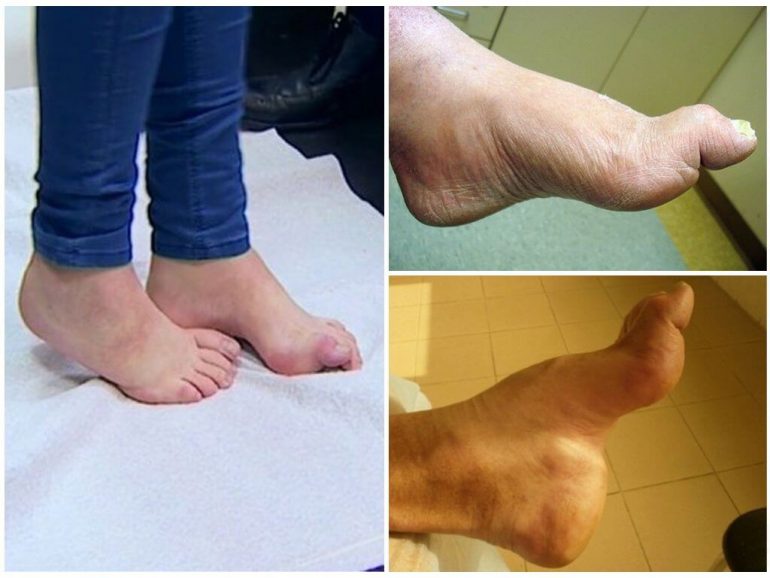
- вальгусне відхилення першого пальця стопи.
На замітку!
Тривале викривлення анатомічних структур стопи спричиняє їх ремоделювання, а також зміни в м’язово-зв’язковому апараті. Це викликає болі під час статичних і динамічних навантажень і в перспективі може унеможливити стояння та самостійну ходьбу.
Причини виникнення деформації
Причини деформацій стоп умовно поділяють на ендогенні (внутрішні) та екзогенні (зовнішні). До внутрішніх факторів, які порушують структуру кісток, м’язів, зв’язок, сухожиль та судин, належать:
- спадкові, генетично зумовлені синдроми;
- недостатнє надходження вітамінів і мінералів, необхідних для нормального остеосинтезу;
- паралічі, парези та інші неврологічні хвороби;
- порушення кровопостачання та венозного відтоку в тканинах ступні;
- міопатії;
- ендокринні захворювання (патології щитоподібної або паращитовидних залоз, цукровий діабет, ожиріння);
- дисплазія сполучної тканини;
- артрити й артрози;
- порушення обміну речовин (подагра).
До екзогенних факторів, що змінюють будову стопи, відносять зовнішні впливи, не пов’язані з внутрішнім станом організму. До них належать:
- побутові та спортивні травми;
- тривале вимушене положення кінцівки при неправильно проведеній іммобілізації;
- носіння невідповідного або неанатомічного взуття (високий каблук або його повна відсутність, вузька колодка й загострений носок);
- усвідомлене деформування кінцівок за культурними чи особистими переконаннями.
Важливо!
Зовнішні фактори зазвичай спричиняють набуті помірно виражені деформації стопи, які легше піддаються корекції, ніж вроджені вади розвитку або патології, обумовлені внутрішніми причинами.
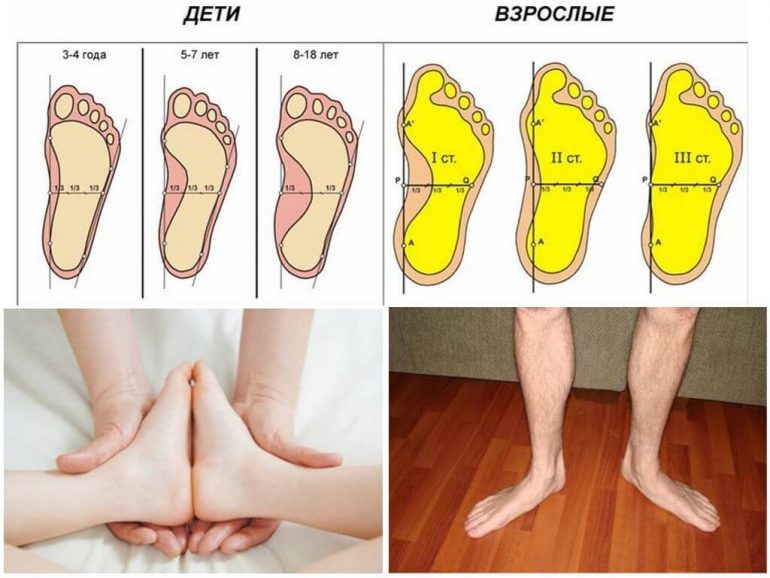
Плоскостопість
Одна з найпоширеніших деформацій у дитячій та дорослій ортопедії. Опущення склепіння стопи відбувається з різних причин, що визначають види плоскостопості, а саме:
- вроджена плоскостопість — формується під час внутрішньоутробного розвитку через аномалії закладки структур стопи або амніотичні перетяжки;
- рахітична плосковальгусна деформація — один із наслідків рахіту та порушення мінерального обміну;
- паралітична плоска стопа — наслідок перенесеного поліомієліту й парезу великогомілкових м’язів;
- посттравматична плоскостопість — розвивається після переломів передплесна або при неправильному зрощенні перелому медіальної кісточки;
- статичне сплощення склепіння — виникає при слабкості м’язового апарату і тривалих навантаженнях при неправильно розташованій дистальній частині кінцівки;
- контрактурне плоскостопість — наслідок постійної травматизації нервових стовбурів гомілки.
Залежно від ступеня сплощення склепіння виділяють три ступені захворювання. Симптоми плоскостопості — втома та відчуття тяжкості в ногах увечері, болі в гомілковостопних суглобах і литкових м’язах.
На замітку!
Візуально помітне подовження ступні, приплющення її середньої частини, згладжування поздовжнього склепіння, стирання взуття з внутрішнього боку та зношування каблука.
Плоскостопість лікують консервативно й оперативно. Застосовують лікувальну фізкультуру, масаж, носіння ортопедичного взуття з супінатором (після 4 років), накладання гіпсових пов’язок для формування склепіння. При неефективності консервативної терапії розглядають питання хірургічного лікування.
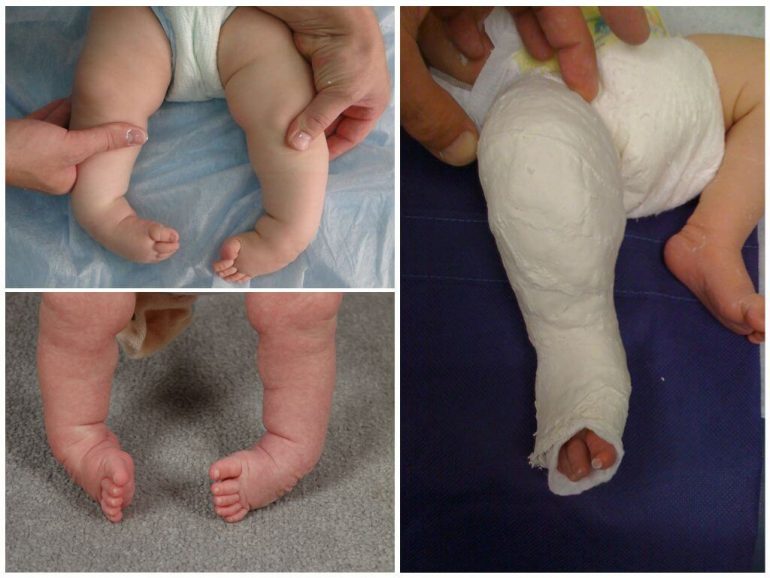
Клишоногість
Вроджена деформація стопи, при якій вона відхиляється від поздовжньої осі щодо гомілки. Ця патологія трапляється у 10 новонароджених із 1000, причому хлопчики хворіють частіше. Існують дані про спадкову схильність до клишоногості.
На замітку!
Дефект клишоногості формується на ембріональній стадії й пов’язаний із порушенням закладки кісткових та м’якотканинних структур. За однією з теорій до вроджених недосконалостей приєднуються й зовнішні впливи на дистальні відділи кінцівок плода.
За напрямком відхилення стопи розрізняють такі види клишоногості:
- еквіноварусна — п’ятка спрямована вниз і всередину;
- варусна — внутрішня ротація ступні;
- вальгусна — зовнішній поворот п’яти.
Виділяють легку, середню та важку форми клишоногості. При легкому ступені при пасивному розгинанні рухи в гомілковостопному суглобі повні. При середньотяжкій формі рухи обмежені, і повернення стопи в фізіологічне положення дається важко. Для важкої форми характерна відсутність рухів у гомілкостопі й неможливість розправити стопу через стійкі кісткові деформації.
Лікування клишоногості починають із неонатального періоду. На початковому етапі застосовують гіпсування, фізіотерапію та лікувальну фізкультуру. Використовується метод раннього функціонального лікування: на стопи накладають фіксуючі тутори з полівіка, а при круговій гіпсовій пов’язці від стегна з тильної сторони залишають клиновидний зазор для спеціальних підкладок.
Оперативне втручання показане при середньотяжкій і важкій клишоногості або при рецидивах. Виконують маніпуляції з висічення та подовження м’яких тканин (зв’язок, сухожиль). Кісткова корекція при потребі виконується в підлітковому віці.
Реабілітація включає носіння ортопедичного взуття, регулярний лікувальний масаж і спеціальні вправи.
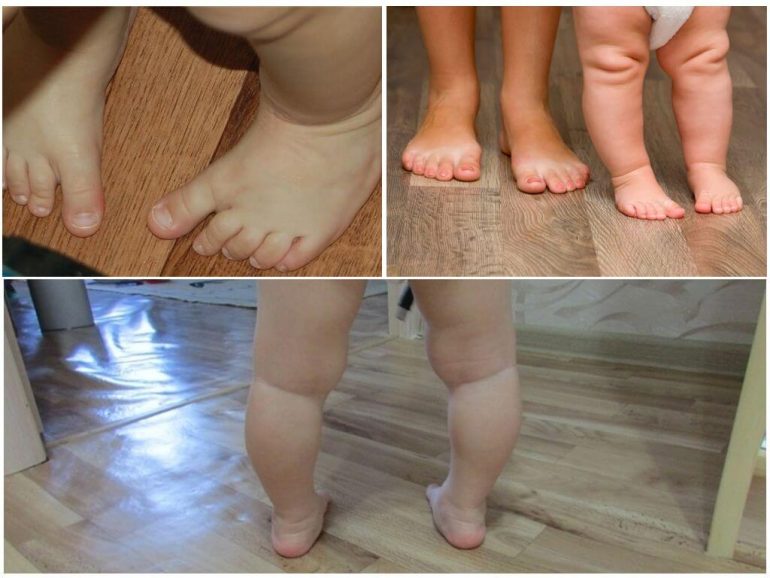
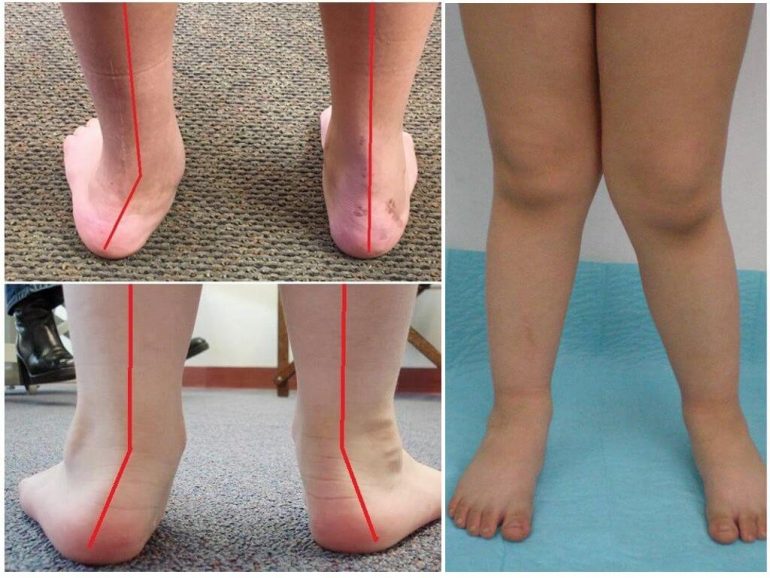
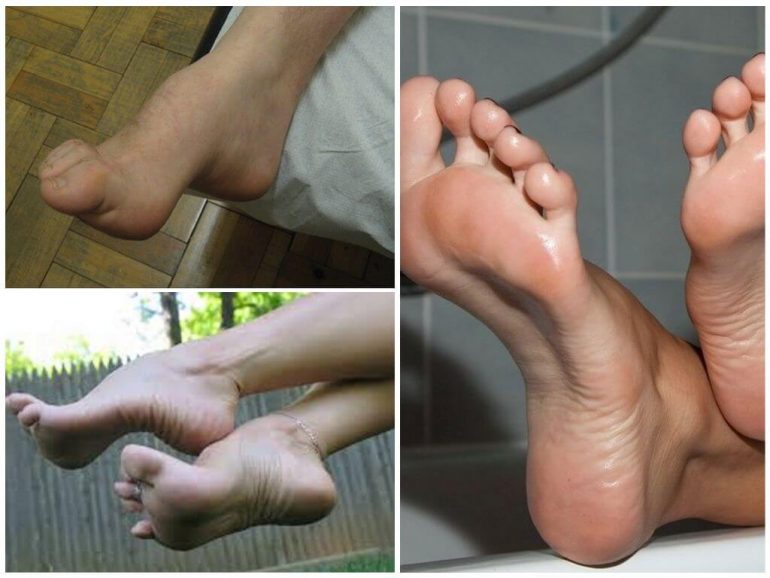
Варусна установка стоп
На фото при варусному положенні видно приведення всередину переднього відділу стопи і п’яти, що зменшує опорну площу. Згодом на зовнішній стороні підошви з’являються грубі натоптиші. Зовнішня сторона кісточки стає більш виступаючою, а внутрішня — згладженою.
Причинами варусної установки зазвичай бувають паралічі та парези м’язів гомілки. При нефіксованому викривленні можливе консервативне лікування (ЛФК, масаж, фізіопроцедури), носіння ортезів, накладання туторов або гіпсових пов’язок. Якщо варусне викривлення фіксоване або не піддається консервативній корекції, застосовують хірургічні методи.
Вальгусна деформація
Вальгусне викривлення кісток стопи може бути одностороннім або двостороннім. Це одна з найпоширеніших деформацій нижніх кінцівок у дітей. Часто поєднується з плоскостопістю. Охарактеризована відведенням передньої частини стопи та п’яти назовні. Внутрішня щиколотка збільшується в об’ємі, зовнішня згладжується. Опорна площа збільшується.
Лікування у дітей починають із гімнастики та масажу. Рекомендують взуття з твердим високим задником. Зміцнення м’язово-зв’язкового апарату значно зменшує прояви захворювання. При вираженому викривленні виконується операція з наступною фіксацією гіпсовою лонгетою.
Кінська стопа
Опора на кінську стопу ілюструється на фото. Це вид порочого положення стопи, при якому відбувається підошовне згинання та підняття п’яти вгору через напруження й контрактуру ахіллового сухожилля. Опиратися можна тільки на передній відділ, що розпластовується через перевантаження. Стопа провисає, при ходьбі доводиться значно піднімати ногу.
Фіксована деформація коригується хірургічно. Виконують поетапне висічення та корекцію м’яких тканин, за необхідності — трехсуглобний артродез. Після операції кінцівку фіксують гіпсом на 3–4 місяці. Пацієнтам з незворотними дистрофічними змінами м’яких тканин або при паралічах показано довічне носіння ортопедичного взуття.
Порожниста стопа
На фото видно зовнішній вигляд порожнистої стопи та молоткоподібних пальців. У етіології цього виду деформації часто лежать перенесений поліомієліт, мієлодисплазія, сирингомієлія, спастична форма ДЦП. Характерні високі поздовжнє й поперечне склепіння, внутрішній поворот задньої частини ступні та зовнішній — передньої.
Лікування у дорослих базується на регулярних гімнастичних вправах, масажі та носінні ортопедичного взуття без супінаторів, але з піднятим зовнішнім краєм.
На замітку!
У тяжких випадках виконують резекцію кісток, розсічення сухожиль, пересадку м’язів. Після операції накладають гіпсову пов’язку на 2 місяці. На реабілітаційному етапі рекомендовано постійне носіння ортопедичного взуття.
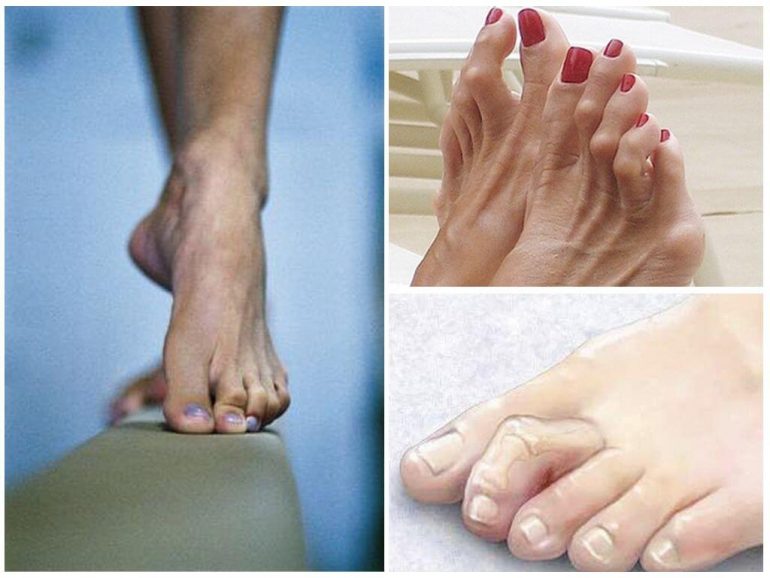
Молоткоподібної пальці
На фото показана деформація другого пальця лівої ступні. Таке викривлення часто виникає як наслідок вальгусної деформації великого пальця. Найчастіше уражаються 2–4 пальці. Відзначається розгинання в плюснефаланговому суглобі та згинання в міжфалангових з’єднаннях. Сухожилля постійно знаходяться в натягненому стані.
Хворобу супроводжують постійний біль і утворення натоптишів на виступових ділянках. Важко підібрати взуття, ходьба приносить дискомфорт.
Важливо!
Для полегшення застосовують місцеву терапію мазями, ортопедичні прокладки та ортези. Проте ці заходи часто не дають тривалого ефекту, тож остаточним методом усунення деформації залишається операція. Після хірургічного втручання накладають гіпс на 6 тижнів.
Профілактика деформацій
Профілактика деформацій стоп починається з дитячого віку. З першого місяця життя дитині проводять комплекс гімнастичних вправ для зміцнення м’язово-зв’язкового апарату. За показаннями призначають курси ЛФК та лікувального масажу. У міру дорослішання, коли дитина навчається ходити, заохочують ходіння босоніж по нерівній поверхні та використання масажних килимків. Для дітей купують тільки спеціальне дитяче взуття; ортопедичні моделі застосовують лише за призначенням лікаря.
Дотримання таких рекомендацій важливе для запобігання набутим деформаціям:
- обмеження носіння взуття з вузькою колодкою чи носком, на підборах вище 4 см або на зовсім плоскій підошві;
- при виборі взуття враховувати повноту та довжину ступні, каблук має бути не менше 2 см;
- включення в раціон продуктів, багатих на кальцій, фосфор і вітамін D;
- регулярна гімнастика для ніг, контрастні ванни та масаж ступнів;
- уникнення тривалої статичної перевантаження;
- попередження травм;
- під час занять спортом або змагань використовувати лише спеціальне спортивне взуття;
- боротьба з ожирінням та хронічними захворюваннями.
Носіння ортопедичного взуття призначає тільки лікар за наявності показань. Самостійне використання ортезів або устілок із супінаторами може призвести до додаткової деформації ступні і викликати дискомфорт.