Навіть якщо перші кроки дитини в родині викликають велике захоплення, цей час іноді затьмарюється появою певних захворювань. Вальгусна деформація стопи часто проявляється саме тоді або трохи пізніше. Така проблема трапляється не лише у немовлят — дорослі також схильні до неї, причому зовнішні ознаки та симптоми змінюються з віком пацієнта.
Що таке вальгусный дефект
Вальгусна деформація у дітей відрізняється від такої у дорослих. Ці відмінності помітні як у зовнішньому вигляді, так і в клінічних симптомах і підходах до лікування.
Дитяча патологія
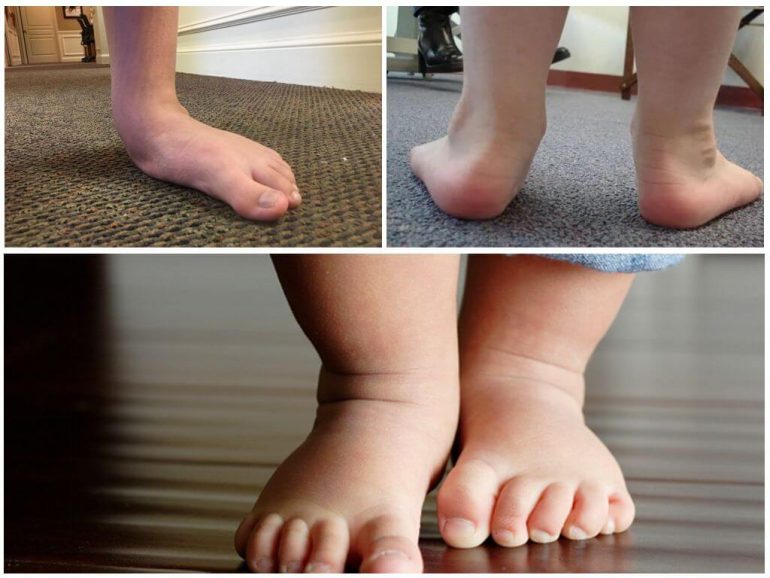
Вальгусна стопа у дітей — один із найпоширеніших діагнозів у педіатричній ортопедії. Її легко помітити, якщо зігнути і розпрямити коліна: відстань між щиколотками перевищує 5 сантиметрів. Під час цього внутрішні краї стоп вигинаються всередину. При ходьбі дитячі ніжки набувають Х-подібного вигляду, коліна майже торкаються одне одного. Це і є вальгусне викривлення ніг у малюка.
До уваги!
Щиколотки помітно розходяться в сторони. Лежачи дитина не може звести щиколотки навіть якщо одне коліно заводять за інше.
Вальгусна п’ята також впливає на знос взуття: зношується внутрішній край підошви. Це відбувається через те, що під час ходьби частина стопи, де повинен формуватися звід, торкається підлоги раніше. При виявленні таких змін дитину слід показати ортопеду, який вимірює кут відхилення. Якщо він більше 5 градусів — це вже ортопедична ознака деформації. На світлинах вальгусної деформації у дітей гомілки, щиколотки й стопи утворюють літеру Х.
Доросла патологія
У дорослих деформація стопи частіше проявляється відхиленням великого пальця назовні відносно осі ступні з утворенням так званої «кісточки» біля основи пальця. Інші пальці набувають молоткоподібної форми і також повертаються назовні разом з п’ятою, що в підсумку формує Х-подібну конфігурацію стопи.
Плосковальгусный дефект
Якщо до вальгусної деформації додається занижений висота склепіння стопи, говорять про плосковальгусну деформацію (ПВДС). Часто цей стан супроводжується вальгусною патологією колін і гомілок. Поєднання вальгусного відхилення з плоскостопістю часто має вроджений характер і може бути зумовлене спадковістю. У ранньому віці панікувати не варто, але якщо плосковальгусні стопи не зникають до п’яти років, лікування стає необхідним через ризик серйозних ускладнень.
Чому відбувається деформація
Причини виникнення деформації у дітей і дорослих різні. Вона може бути вродженою або набутою в процесі життя.
Причини у дітей
Вроджені. Такий вид патології може помітити ще новонароджений у перші 2–3 місяці життя. Формування відхилення відбувається ще під час внутрішньоутробного розвитку. Точні фактори, що його викликають, поки залишаються невизначеними.
Придбані. Вальгусна позиція стоп у дитини після народження може розвинутися під впливом різних чинників. До групи ризику належать:
- Недоношені діти.
- Малюки з ослабленою м’язовою системою.
- Хворі на рахіт.
- Часто хворіють на вірусні інфекції в перший рік життя.
- Діти з надмірною масою тіла або ожирінням — через велике навантаження на ще незіткані зв’язки ніг.
- Батьки, які намагаються поставити дитину на ноги занадто рано.
- Діти, котрі майже весь час ходять по рівній поверхні.
Причини у дорослих
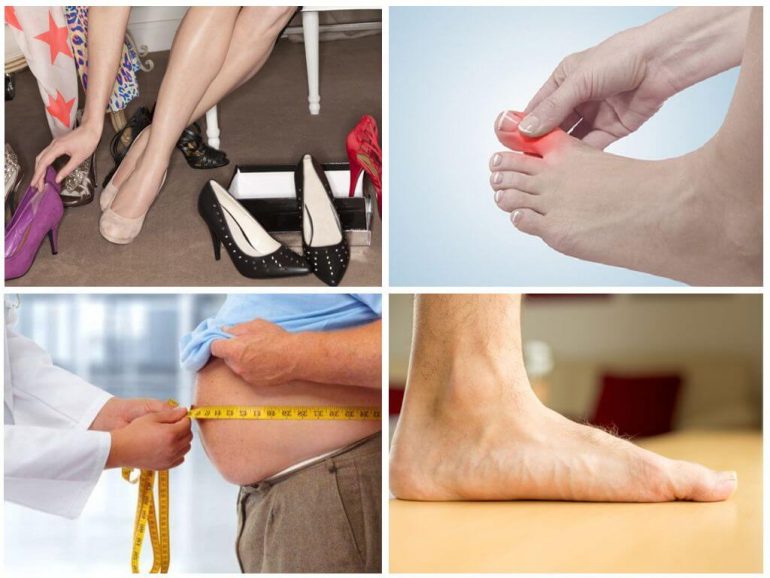
- Неправильне взуття (занадто вузьке або не за розміром).
- Тривале носіння високих підборів.
- Підвивих фаланги першого пальця у його підстави.
- Подагричне запалення.
- Ослаблення сухожильного апарату.
- Спадкова схильність.
- Надлишкова маса тіла.
- Гормональний дисбаланс (наприклад, період менопаузи у жінок).
- Будь-яка ступінь плоскостопості.
Вираженість і постановка діагнозу
Вальгусне відхилення супроводжується болем у ногах та швидкою втомою при ходьбі. У малюків кроки часто невпевнені й хиткі, вони роблять їх із труднощами. У дорослих додається істотний косметичний дефект і дискомфорт.
Поширено кілька ступенів вальгусної деформації. У дітей розрізняють чотири стадії, у дорослих — три.
У дітей
- Ступінь 1. Кут відхилення не перевищує 15°. Консервативні методи зазвичай успішні.
- Ступінь 2. Кут до 20°. Стан коригується за допомогою фізіотерапії, лікувальної фізкультури та масажу.
- Ступінь 3. Кут від 20° до 30°. Корекція важка і тривала, але прогноз залишається сприятливим.
- Ступінь 4. Кут понад 30°. Консервативні методи малоефективні, показане хірургічне втручання.
У дорослих
- Ураження межплюсневого суглоба з підвивихом через надмірно рухливі зв’язки стопи. Зміни слабо виражені; на цьому етапі проблема переважно косметична.
- Сухожилля великого пальця поступово зміщуються все далі. Деформація помітніша, з’являється сильний дискомфорт та болі в м’язах ніг. Хода змінюється — стає «важчою». Біль може виникати при інтенсивному навантаженні.
- Виникає значна деформація всієї стопи через слабкість елементів сполучної тканини. Розвиваються запальні процеси в суглобах та порушення в хребті. Пацієнтам важко займатися спортом, а згодом — навіть пересуватися.
Діагноз встановлює лікар-ортопед після огляду та додаткових досліджень — рентгену, комп’ютерних методів або подометрії.
До уваги!
Вальгусна деформація має коди в МКХ-10. Вроджена форма позначається Q66.5. Плосковальгусне зміщення кодується як M21.0. Викривлення набутого характеру має код M21.5.
Лікування у дітей
Виправити вальгусну деформацію у дитини можна до 14–15 років. Найбільш оптимальні шанси повного відновлення при початку терапії у віці близько одного року або трохи пізніше. Комплексне лікування включає масаж, спеціальні вправи, носіння ортопедичного взуття і фізіотерапевтичні процедури. У випадках неефективності консервативної терапії вдаються до операції.
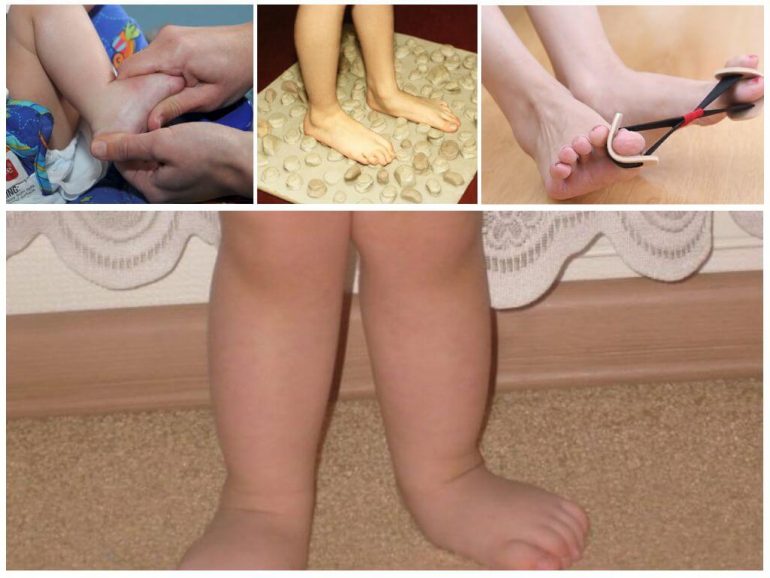
Гімнастика для ніг
Ефективність лікувальних вправ при вальгусі доведена багаторічною практикою ортопедів. Вибрати індивідуальний комплекс з урахуванням віку та особливостей захворювання повинен кваліфікований спеціаліст. Багато вправ можна виконувати вдома.
- Ходьба, під час якої навантажується лише одна сторона стопи.
- Наступи на виступи, камінці або сходинки.
- Перекочування качалки чи іншого округлого предмета стопами.
- «Малювання» великими пальцями ніг.
- Піднімання дрібних предметів пальцями ніг.
Суть гімнастики — створити на стопи потрібне навантаження, щоб сформувати правильний звід і положення стопи.
Масажна терапія
Масаж займає важливе місце в терапевтичному курсі. Його мета — нормалізувати тонус м’язів стоп і гомілок та зняти надмірне напруження. Під впливом масажу м’язи зміцнюються, стають еластичнішими та витривалішими. Покращується кровопостачання в тканинах ніг, що сприяє кращому обміну речовин. Масажують не лише стопи, а й гомілки, поперек, сідниці та спину. Процедури повинен проводити лише досвідчений фахівець. Тривалість курсу — 15 днів, повторювати можна після двотижневої перерви.
Взуття для патології ступней
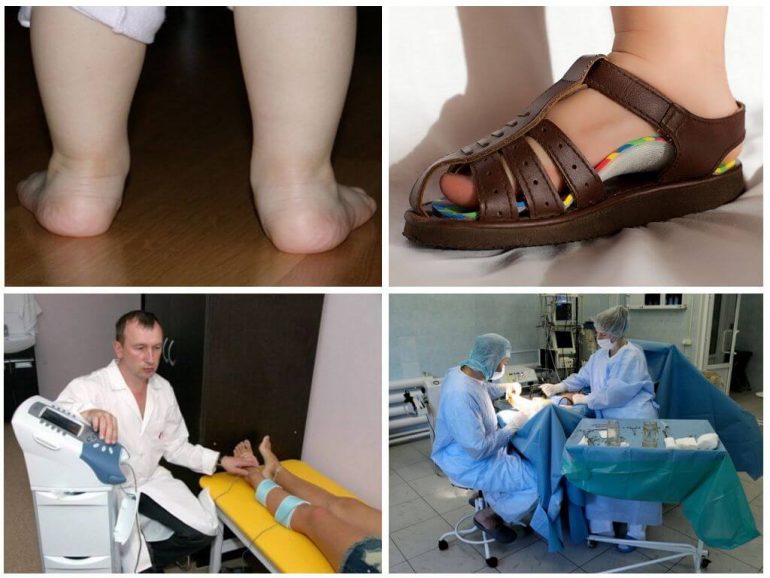
Вальгусну деформацію можна лікувати ортопедичним взуттям. Дітям із діагнозом рекомендують терапевтичні моделі або спеціальні устілки. Це дозволяє нормалізувати роботу м’язів і рівномірно розподілити навантаження при ходьбі. Ортопедичні вироби виготовляються індивідуально з урахуванням особливостей пацієнта: вони мають жорсткий формований задник, супіновану устілку і оптимальну висоту для надійної фіксації стопи. Використовувати таке взуття як профілактичний засіб фахівці не радять.
Фізіотерапевтичне лікування
Фізіотерапія у дітей дає добрі результати. До процедур відносять озокеритові ванни, воскові обгортання, електрофорез, магнітотерапію.
Хірургічний метод
У дітей операції застосовують рідко. Якщо ж вони необхідні, суть втручання — підрізання або, навпаки, фіксація сухожиль до кісток з метою зменшити їхню рухливість.
Лікування дорослих
Консервативні підходи при вальгусі у дорослих мало відрізняються від дитячих. Операцію радять, коли деформація великого пальця значна й погіршує якість життя, або коли інші методи не дали ефекту. Сучасна ортопедія пропонує малотравматичні операції без необхідності встановлення металевих конструкцій або гіпсової фіксації в післяопераційний період.
Існують також народні засоби для корекції викривлення стопи.
- Марена фарбувальна. Допомагає вивести надлишок сечової кислоти. 5 г порошку залити склянкою води, прокип’ятити 10 хвилин і пити по півсклянки кілька разів на день.
- Кульбаби. Сухі квіти кульбаб заливають невеликою кількістю йоду, настоюють три дні, потім наносять на область деформації у вигляді сітки.
- Прополіс. Невелику кількість прикладають на ніч до «кісточки» і фіксують. Допомагає навіть при третій стадії патології.